記事一覧
リウマチ 4
手足が不自由で食事や衣服の着脱、入浴、歩行などの日常生活動作が困難なときに使える道具(自助具や杖)があります。自助具や歩行補助具を使うと今まで出来なかったり、人に頼んでいたことが、自分でできる様になり生活の幅も広がり積極性や意欲もでてきます。
これらの保存的治療でも不幸にして機能障害や変形の進行の見られるリウマチでは関節の再建(人工関節)や固定、腱断裂の手術が行われます。![]()
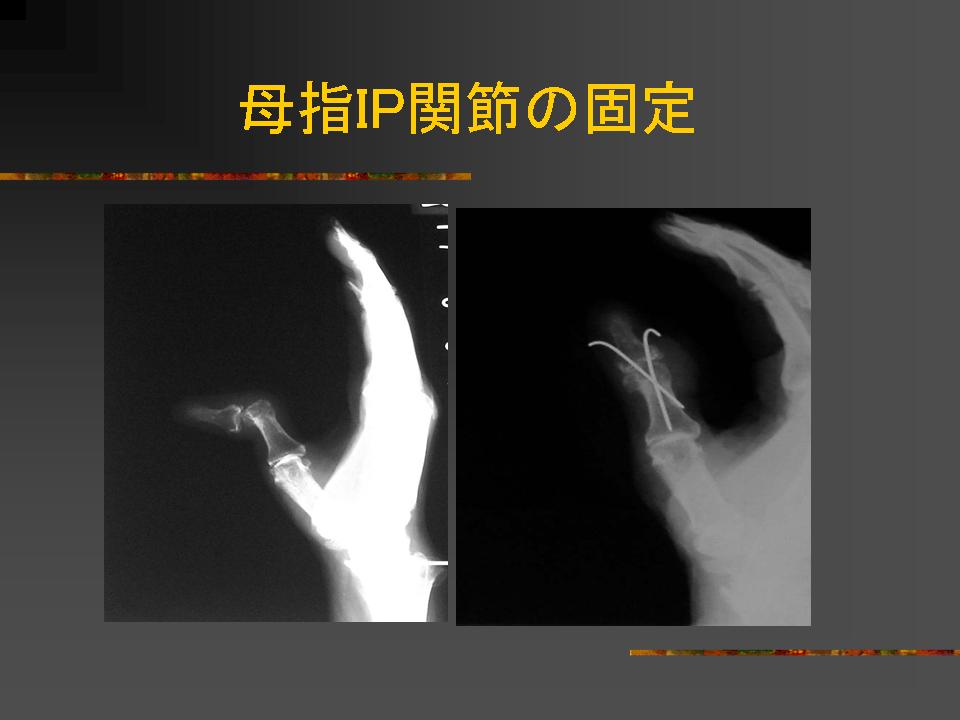
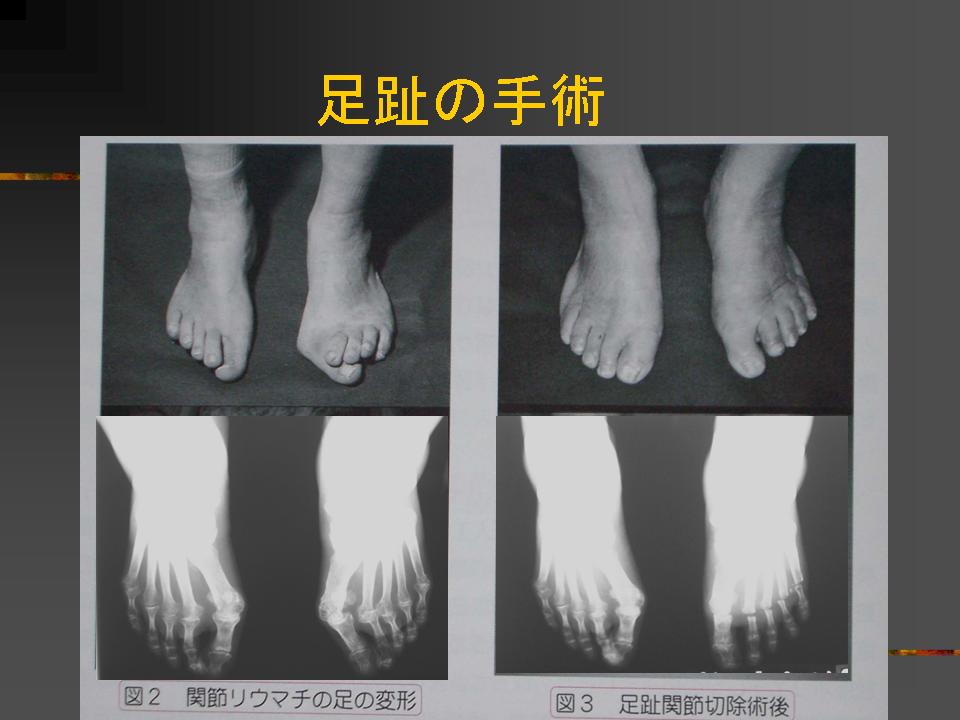
関節痛みや変形のために歩けなくなったり寝たきりになる前に怖がらずに手術も選択の一つとして考えてみましょう。
リウマチによる関節の変形や機能障害が残ってしまった患者さんには障害者認定制度(身体障害者手帳)があります。手帳をもらうには市町村の福祉課で診断書・意見書の用紙をもらい、指定医(主に整形外科)に診断書・意見書を書いてもらいます。再度福祉課に提出し、専門機関で審査されこれにあてはまれば約1ヵ月で認定されます。1〜7級まであります。身体障害者認定のメリットとしては、手術などを受ける時に減免がある更正医療の給付、車椅子などの日常生活用具の給付、住宅改造の補助金、交通機関での割引き、各種介護事業での優遇、減免、税金の減免などがあります。
- 2008年05月26日(月)18時12分
リウマチ 3
リウマチでは関節の動きが障害されますので、リハビリでの運動療法や物理療法(温熱、電気、光線、水治療など)をおこなうことが大切です。運動療法は実際に体を動かして行うもので、機能低下の予防や改善のために実施されます。リウマチでは炎症や変形により関節が固くなります。関節の動きを改善させるのが、関節可動域運動です。またこのとき筋力の低下も出てきますので、筋力増強訓練、ストレッチもあわせておこないます。筋力増強訓練には等尺性運動訓練(関節を動かさずに筋肉を収縮)、等張性運動訓練(負荷をかけての屈伸)、等測性運動訓練(速度を一定にして筋力を発揮させる)の3種類があります。これらの運動を組み合わせ持久力、最大筋力、瞬発力の向上、強化をはかります。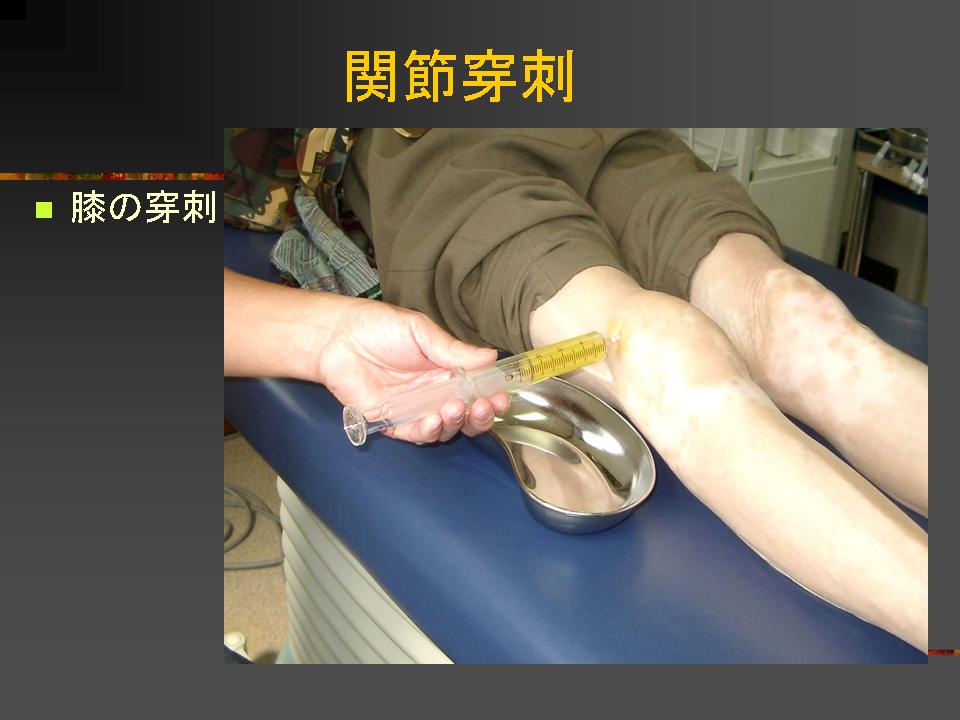
また続けることが大切です。筋力をアップさせるためには毎日、筋力の維持では週3回朝晩10分ぐらいおこなうのが目安です。また痛みや腫れ、関節が固い時は、温めたり水中で重力を低下させ水の抵抗て運動したり、電気や光線を併用します。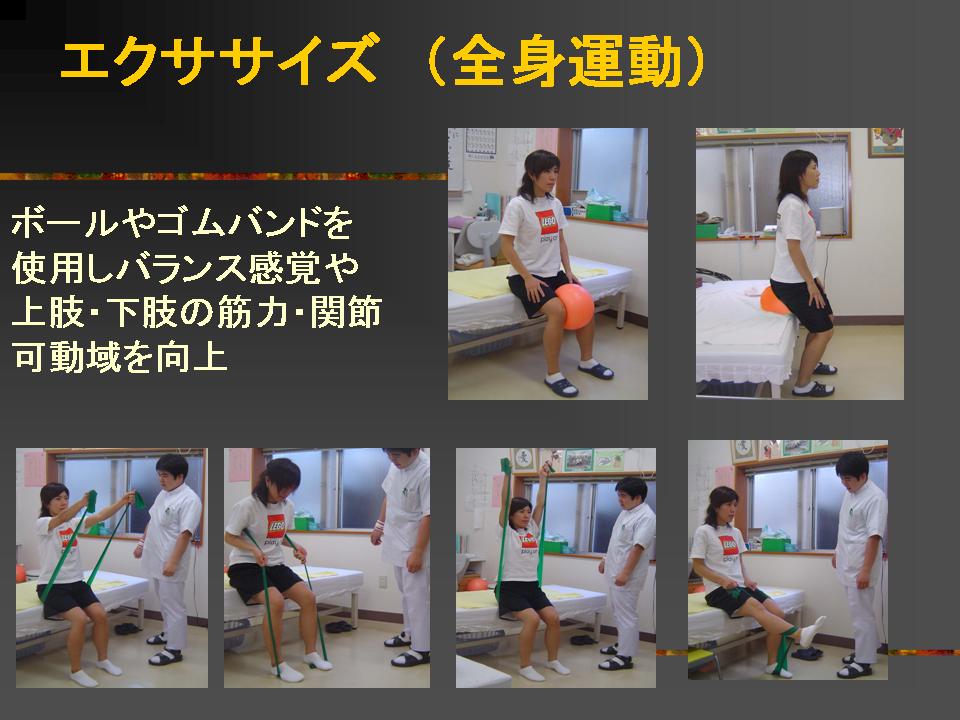
よく行われるマイクロ(極超短波)では体内に金属があると禁忌です。また電気療法ではペースメーカー使用者、妊婦には使用できません。
- 2008年05月26日(月)18時12分
リウマチ 2
リウマチの薬には主に痛みをおさえる消炎鎮痛剤(NSAID),強力に炎症をおさえるが副作用も強いステロイド薬、炎症をおさえたり関節の破壊を抑え骨— 軟骨を修復するリウマチ調節薬やリウマチ抑制薬(DMARDs)も近年使われております。消炎鎮痛剤(NSAID)は痛みや炎症をとる作用は強いのですが、リウマチを抑制する効果は少なく、長く飲み続けると副作用として胃腸障害や消化器潰瘍形成がおおくみられます。リウマチ抑制薬(DMARDs)も多くの種類があり関節の軟骨や骨の破壊を抑え、修復する作用も期待されている薬です。効果が出るまで1ヵ月ぐらいかかるのと、同じ薬でも効く人と効かない人があり、長期間飲むと効果が減弱する場合もあります。また副作用として薬疹、胃腸障害、肝障害、腎障害、血液障害などがあり、飲みはじめて3ヵ月以内に副作用のでることがおおく、この時期は定期的な検査が必要です。さらに薬を注射することにより炎症性サイトカインを不活性化させ、リウマチの症状を軽快させる生物学的製剤も使われるようになりました。効果も内服薬と異なり2週以内にでてきて、発症早期から使うと、痛みや変形もなく生活できている患者さんもおられます。副作用としては感染にかかりやすく過去に結核にかかった人は注射と同時に結核の予防薬の併用が必要です。また注射が高価で3割負担の人で月に約3 万円の負担が必要です。これらの薬も完治する薬ではないので飲み続けたり、注射も打ち続けなければなりません。その他漢方薬も効果は弱いが副作用も少なく使われています。膝や肩、手指の腫れや痛みが強い場合にはステロイドやヒアルロン酸の関節内注射もおこないます。痛みや腫れも早く引き水腫も消退し速効性があります。整形外科での清潔操作が必要です。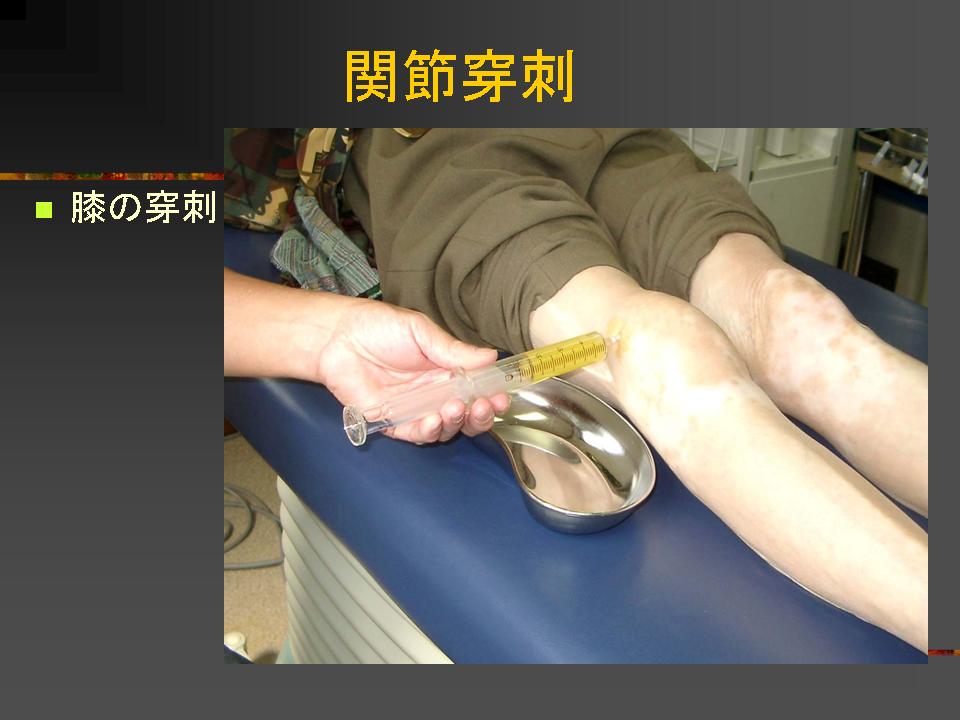
感染の危険があるので注射後1〜2日は入浴できません。またステロイドの副作用で軟骨や骨が弱くなり、関節の変形が進行することもあり荷重関節(股関節や膝)では注射後2〜3日は無理しないようにします。
- 2008年05月26日(月)18時11分
リウマチ 1
関節リウマチという病気は免疫異常により、主に関節が障害される疾患です。免疫とは病原体などの非自己物質を認識して排除する生体防衛機構ですが、免疫制御機構のなんらかの異常により自己成分に対して免疫が発動されることがあり、これを自己免疫疾患といい関節リウマチも自己免疫疾患の一つと考えられています。関節に痛みや腫れがおこり、朝起床時に手が曲げにくくなり(朝のこわばり)、発熱、疲労、倦怠感、体重減少などの全身症状を伴うこともあります。進行すると関節の軟骨や骨が破壊され変形を生じます。
20〜40代々女性に多く、日本では70万人の患者さんがいるといわれています。リウマチの経過は、2年以内に軽快する短周期型(30%)、増悪と緩解をくり返しながら次第に進行する多周期型(50%)短期間に症状が進行する急速進行型(20%)の3型にわけられます。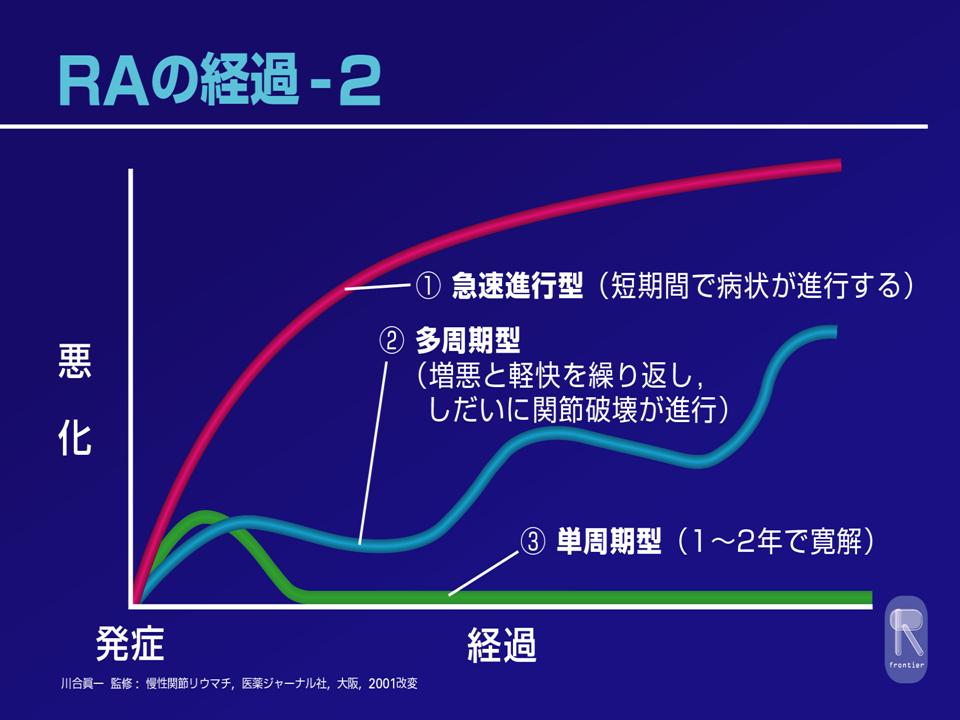
その病態はなんらかの原因により免疫異常がおこり、関節滑膜に白血球が浸潤、活性化され、炎症性サイトカイン(TNFα、 IL-1、IL-6)や発痛物質(プロスタグランジン、ブラジキニン)を産生、関節痛、関節滑膜の肥厚、関節液の貯留、軟骨や骨の破壊を引きおこします。
手指では主にPIP関節(第2関節)、MP関節(第3関節)の腫脹で始まることがおおく、DIP関節(第1関節)はまれです。進行すると膝や肩などの大きな関節がおかされます。また全身に見られる症状として発熱、食欲不振、貧血、疲労、体重減少、皮下結節、眼の炎症、涙や唾液の分泌低下、血管炎や肺、心臓に炎症のみられることもあります。検査所見では血液検査で貧血やリウマトイド因子、CRPや血沈(炎症の強さ)などに異常が見られます。X線検査で骨や軟骨の破壊や修復を調べます。これらの検査はリウマチの診断や経過、薬の効果や副作用チェックに欠かせません。少なくとも1〜3カ月に1度の血液検査、半年に1度のX線検査は定期的に受けましょう。またよく似た疾患として変形性関節症(加齢による変化が主)や他の膠原病(SLEや強皮症など)がありますので、自分だけで判断せず、症状があればすぐに専門医に受診しましょう。
治療に関してはリウマチが治って健康な身体に戻れるのが理想ですが、まだ原因が判っていない病気ですので、すべてのリウマチ患者さんがもとどうりになるのは難しいのが現実です。しかし初期であれば関節の破壊や変形をある程度、薬やリハビリにより予防することも可能になってきています。また変形してしまった関節には関節手術を行えば、痛みや変形の矯正が可能で日常生活も改善できます。
- 2008年05月26日(月)18時08分

